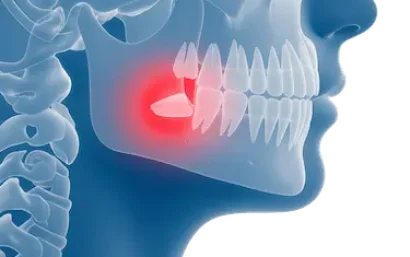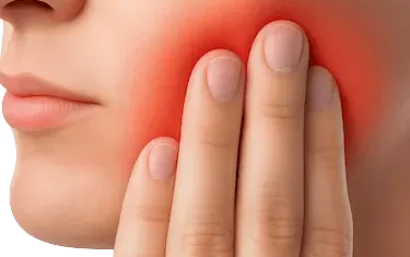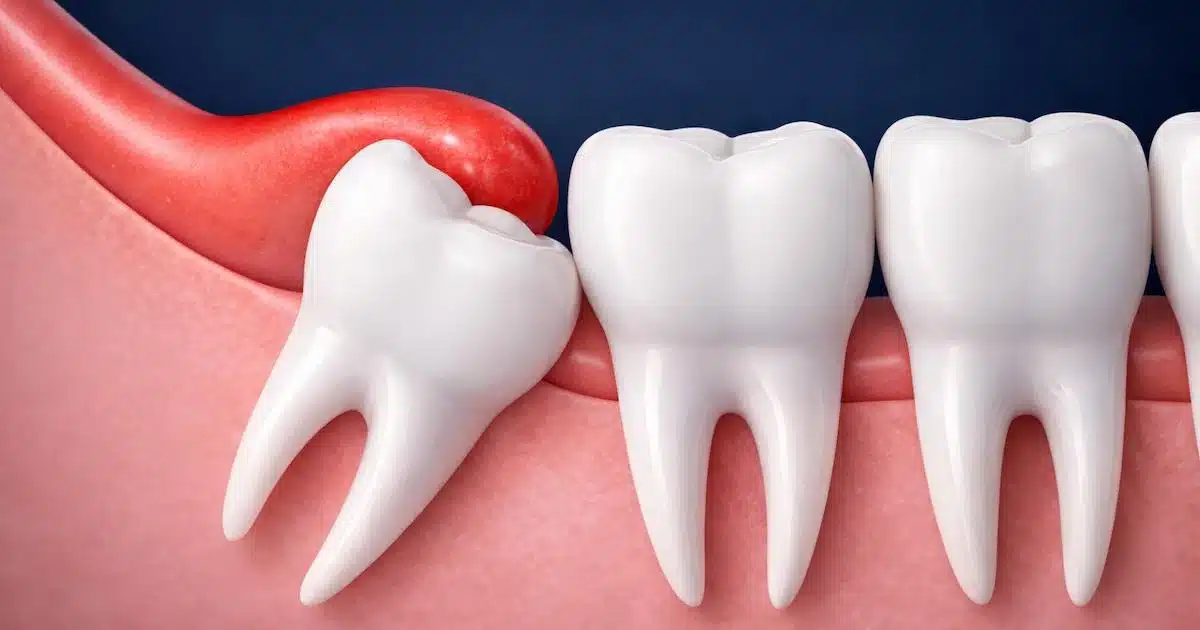
El tratamiento de la pericoronaritis tiene como objetivo controlar la infección, aliviar el dolor y evitar complicaciones, combinando habitualmente medidas farmacológicas y, en algunos casos, tratamiento quirúrgico (González-Gómez et al., 2024)¹.
Sin embargo, no todos los casos se resuelven de la misma manera, y elegir el enfoque adecuado es clave para evitar que el problema reaparezca.
La forma de tratar esta afección puede variar según la gravedad del caso, desde medidas conservadoras hasta procedimientos quirúrgicos.
¿Qué es la pericoronaritis?
La pericoronaritis es una inflamación de la encía que rodea una muela que no ha salido del todo, normalmente una muela del juicio, y forma parte de las principales enfermedades dentales que afectan a las encías.
En muchos casos, esta inflamación aparece por la acumulación de restos de comida, bacterias o pequeños traumatismos en la zona.
Si no se trata a tiempo, puede sobreinfectarse y evolucionar hacia una infección más avanzada, como un absceso dental.
Este problema suele producirse cuando el diente queda parcialmente cubierto por un colgajo de encía, creando un espacio donde se favorece la acumulación de placa y la proliferación bacteriana.
Afecta con mayor frecuencia a los terceros molares inferiores, ya que en esta zona es más habitual que la muela no tenga suficiente espacio para erupcionar correctamente, lo que puede provocar dolor de las muelas del juicio.
La pericoronaritis es especialmente frecuente en adolescentes y adultos jóvenes, y su aparición se asocia a la presencia de dientes retenidos o parcialmente erupcionados, lo que aumenta el riesgo de desarrollar esta infección (Pérez Barrero et al., 2011)².
Tipos de pericoronaritis
La pericoronaritis se clasifica en tres tipos según la intensidad de la inflamación y su evolución en el tiempo: aguda, crónica y recurrente.
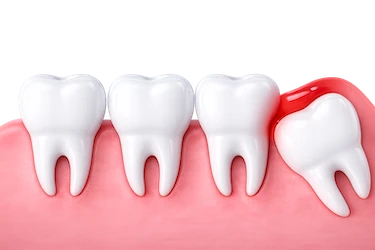
Pericoronaritis aguda
La pericoronaritis aguda aparece de forma repentina y se caracteriza por un dolor intenso en la zona de la muela del juicio, acompañado de inflamación, enrojecimiento y, en algunos casos, supuración.
En situaciones más avanzadas pueden aparecer síntomas generales como fiebre, malestar o inflamación de los ganglios, lo que requiere atención odontológica lo antes posible y saber qué hacer ante una urgencia dental.
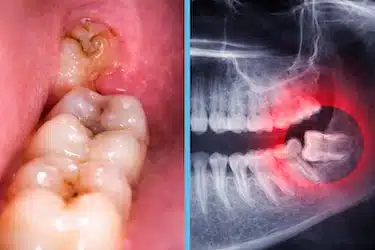
Pericoronaritis crónica
La pericoronaritis crónica presenta una inflamación más leve pero persistente, con molestias que pueden aparecer de forma continua o intermitente.
Aunque los síntomas suelen ser menos intensos que en la forma aguda, la inflamación mantenida puede favorecer complicaciones a largo plazo, como la afectación de los tejidos cercanos o de los dientes adyacentes.
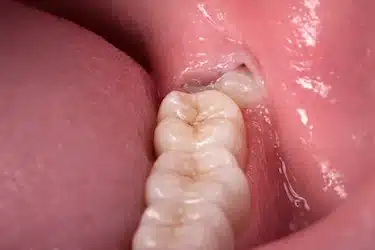
Pericoronaritis recurrente
La pericoronaritis recurrente se caracteriza por la repetición de episodios inflamatorios en la misma zona, generalmente debido a una erupción incompleta de la muela del juicio.
Aunque los síntomas pueden mejorar temporalmente con medicación, es frecuente que el problema reaparezca si no se elimina la causa, por lo que suele requerir un tratamiento definitivo.
Causas de la pericoronaritis
La pericoronaritis aparece principalmente cuando una muela del juicio no erupciona completamente, pero existen otros factores que favorecen su aparición o empeoran la inflamación.
A continuación, te explicamos las causas más frecuentes de esta infección.
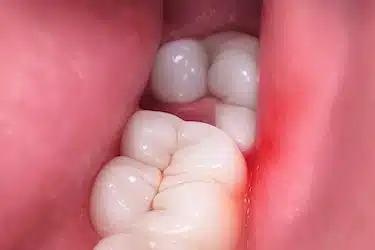
Erupción parcial de la muela del juicio
Cuando la muela del juicio no sale completamente, queda cubierta en parte por la encía, formando un espacio donde se acumulan bacterias y restos de comida, favoreciendo la infección.
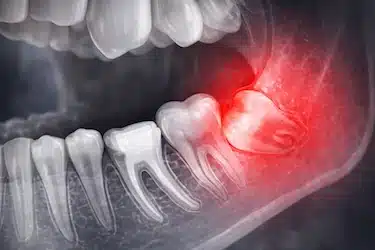
Falta de espacio (muelas incluidas o impactadas)
La falta de espacio en la mandíbula puede impedir que la muela erupcione correctamente, aumentando el riesgo de que quede retenida o parcialmente salida, lo que favorece la inflamación de la encía.
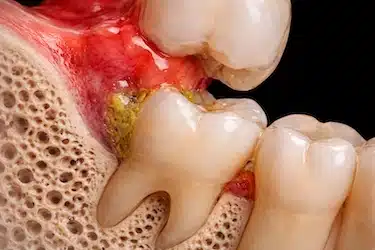
Acumulación de bacterias y restos de comida
El espacio entre la encía y la muela parcialmente erupcionada facilita la acumulación de placa bacteriana, creando un entorno propicio para el desarrollo de infecciones (García et al., 2015)³.
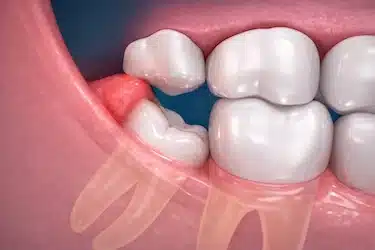
Trauma por mordida
El contacto repetido con la muela opuesta puede irritar el tejido que recubre la muela parcialmente erupcionada, provocando inflamación y facilitando la aparición de la pericoronaritis.
Sistema inmune debilitado o estrés
Situaciones de estrés o un sistema inmunitario debilitado pueden reducir la capacidad del organismo para controlar la inflamación y la infección en la zona afectada.
Mala higiene oral
Una higiene bucal deficiente favorece la acumulación de bacterias en la zona posterior de la boca, aumentando el riesgo de inflamación e infección alrededor de la muela del juicio.
Principales síntomas de la pericoronaritis
Los síntomas de la pericoronaritis pueden variar según la gravedad del proceso, desde molestias leves hasta infecciones más avanzadas.
A continuación, te mostramos los signos más habituales para poder identificarla a tiempo.

Dolor en la zona posterior
Es el síntoma más frecuente. El dolor por pericoronaritis suele localizarse en la parte final de la boca y puede intensificarse al masticar o al presionar la zona afectada.
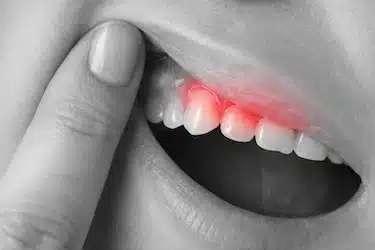
Encía inflamada y enrojecida
La encía alrededor de la muela aparece hinchada, sensible y con un color más rojizo de lo habitual, indicando un proceso inflamatorio activo.
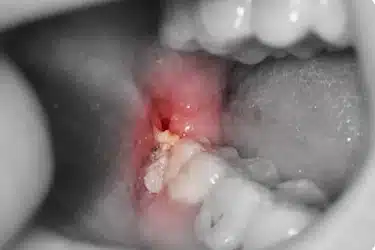
Supuración (en casos graves)
En situaciones más evolucionadas puede aparecer salida de pus, lo que indica la presencia de una infección activa en la zona.

Mal aliento (halitosis)
La acumulación de bacterias en la zona inflamada puede provocar mal olor persistente, incluso aunque se mantenga una higiene adecuada.

Sabor desagradable en la boca
Es frecuente notar un sabor amargo o metálico, relacionado con la infección y la posible supuración en la zona afectada.

Dificultad para abrir la boca (trismus)
La inflamación puede limitar la apertura de la boca, dificultando acciones como comer, hablar o incluso bostezar con normalidad.

Dolor al masticar o tragar
El dolor puede aumentar al masticar alimentos o al tragar, debido a la presión sobre la zona inflamada y los tejidos cercanos.

Inflamación facial o mandibular
En casos más avanzados, la inflamación puede extenderse hacia la cara o la mandíbula, generando hinchazón visible en el exterior.

Fiebre (en casos graves)
La presencia de fiebre indica que la infección puede estar afectando al organismo de forma más general y requiere valoración profesional.
Una de las dudas más habituales es cuánto dura la pericoronaritis. En la mayoría de los casos, los síntomas pueden mejorar en pocos días con el tratamiento adecuado, aunque la duración exacta dependerá de la gravedad y de si se elimina la causa.
Complicaciones cuando la pericoronaritis no es tratada
La pericoronaritis suele empezar como una inflamación localizada, pero si no se trata a tiempo puede evolucionar hacia infecciones más graves.
En algunos casos, la infección puede extenderse a tejidos cercanos y provocar complicaciones como:
- Absceso periodontal: acumulación de pus que puede extenderse a otras zonas de la cara.
- Celulitis facial: infección más profunda que puede requerir tratamiento con antibióticos intravenosos.
- Osteomielitis: infección del hueso de la mandíbula, poco frecuente pero más grave.
- Pérdida de dientes vecinos: debido a la degeneración de los tejidos que soportan los dientes.
La pericoronaritis puede evolucionar hacia complicaciones infecciosas más graves si no se trata adecuadamente, pudiendo afectar a tejidos vecinos e incluso extenderse a espacios anatómicos profundos (Morán et al., 2001)⁴.
Tratamiento de la pericoronaritis
El tratamiento de la pericoronaritis tiene como objetivo controlar la infección, aliviar el dolor y eliminar la causa para evitar su reaparición.
Según la gravedad del caso, pueden emplearse tratamientos conservadores, como la limpieza dental, el uso de enjuague bucal, los antiinflamatorios o, cuando existe infección, los antibióticos.
En los casos más avanzados o recurrentes, puede ser necesario recurrir a tratamientos quirúrgicos, como la operculectomía, el drenaje del absceso o la extracción de la muela del juicio.
El uso de antibióticos puede ayudar a controlar los síntomas a corto plazo, pero no elimina la causa de la infección, por lo que es necesario combinar el tratamiento con una solución definitiva como la extracción de la muela del juicio (Muñoz et al., 2010)⁵.
Limpieza dental y desinfección
Consiste en limpiar la zona afectada para eliminar restos de comida y bacterias acumuladas, pudiendo complementarse con clorhexidina para reducir la carga bacteriana y mejorar los síntomas iniciales.
Antibióticos (si hay infección)
La amoxicilina en la pericoronaritis puede utilizarse en casos de infección, siempre bajo prescripción odontológica.
Antiinflamatorios / analgésicos
En casos de dolor por pericoronaritis, medicamentos como el ibuprofeno pueden ayudar a reducir la inflamación y aliviar las molestias de forma temporal.
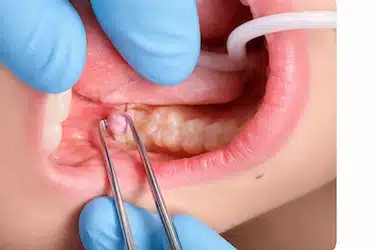
Eliminación del opérculo (operculectomía)
Consiste en retirar el tejido de encía que cubre parcialmente la muela, facilitando la limpieza y reduciendo el riesgo de infección, mediante un procedimiento de cirugía oral.
Extracción de la muela del juicio
En muchos casos, la solución definitiva para la pericoronaritis es la extracción de la muela del juicio, especialmente cuando la infección se repite o no se resuelve con tratamiento conservador.
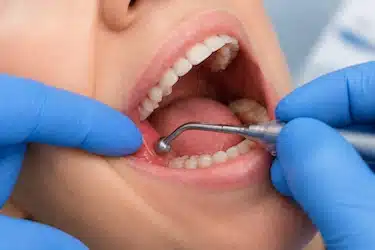
Drenaje si hay absceso
Cuando existe acumulación de pus, se realiza un drenaje para eliminar la infección y aliviar la presión en la zona.
Este procedimiento permite reducir rápidamente el dolor y la inflamación, facilitando la recuperación de los tejidos afectados.
El uso de enjuague bucal en la pericoronaritis puede ayudar a reducir la carga bacteriana en la zona afectada como complemento al tratamiento.
Se recomienda utilizar colutorios con clorhexidina durante períodos cortos y siempre bajo indicación del odontólogo, ya que por sí solo no elimina la causa de la infección.
Preguntas frecuentes sobre pericoronaritis
A continuación resolvemos las dudas más habituales sobre la pericoronaritis, desde cuánto dura hasta qué ocurre si no se trata o cómo aliviar los síntomas.
¿Qué pasa si no trato la pericoronaritis?
Si no se trata, la infección puede empeorar y extenderse a los tejidos cercanos, provocando complicaciones como abscesos o inflamación facial.
¿Cuánto dura la pericoronaritis?
Con el tratamiento adecuado, los síntomas suelen mejorar en 5 a 7 días, aunque la resolución completa depende de eliminar la causa.
¿Se cura sola la pericoronaritis?
No suele curarse por sí sola. Aunque los síntomas pueden mejorar temporalmente, si no se trata la causa es frecuente que reaparezca.
¿Cómo desinflamar la pericoronaritis?
Algunos remedios caseros para la pericoronaritis, como una buena higiene o el uso de antiinflamatorios, pueden aliviar los síntomas de forma temporal, pero no eliminan la causa de la infección.
Por ello, es fundamental acudir al dentista para realizar el tratamiento adecuado y evitar que vuelva a aparecer.
¿Cómo saber si es pericoronaritis?
Suele manifestarse con dolor en la muela del juicio, encía inflamada y dificultad para masticar o abrir la boca.
¿Qué tan grave es la pericoronaritis?
Puede ser leve al inicio, pero si no se trata puede evolucionar a infecciones más graves, afectando a la cara o a otros tejidos.
¿Es contagiosa la pericoronaritis?
No, la pericoronaritis es una infección localizada y no es contagiosa.
¿Qué bacteria causa la pericoronaritis?
Está relacionada con bacterias anaerobias presentes en la boca, que proliferan en zonas donde se acumulan restos de comida.
¿Puede reaparecer después del tratamiento?
Sí, puede reaparecer si no se elimina la causa, como una muela del juicio mal posicionada o parcialmente erupcionada.
¿Puede aparecer la pericoronaritis en el embarazo?
La pericoronaritis en el embarazo puede aparecer debido a cambios hormonales que favorecen la inflamación de las encías. Puedes ampliar información sobre salud dental durante el embarazo.
El tratamiento debe ser siempre valorado por un odontólogo para garantizar la seguridad de la madre y del bebé.
¿Puede aparecer la pericoronaritis en niños?
La pericoronaritis en niños es poco frecuente, ya que suele estar relacionada con la erupción de las muelas del juicio, que aparecen en edades más avanzadas.
Referencias bibliográficas
¹ González-Gómez, Y. A.; Fernández-González, Y.; Sixto-Iglesias, M. S.; Wong-Silva, J.; Corbillón-Labrador, G. C. (2024).
Laserterapia y laserpuntura. Alternativa de tratamiento en la pericoronaritis.
² Pérez Barrero, B. R.; Duharte Garbey, C.; Perdomo Estrada, C.; Ferrer Mustelier, A.; Gan Cardero, B. (2011).
Pericoronaritis aguda en adolescentes y adultos jóvenes de un consultorio estomatológico del municipio venezolano de Valencia.
³ García, M.; Pérez, L.; Rodríguez, J. (2015). Microbiología en pericoronitis aguda de terceros molares mandibulares.
Artículo PDF – Universidad del Valle⁴ Morán, E.; Cruz, Y. (2001). Pericoronaritis. Criterios actuales. Revisión bibliográfica. Revista Cubana de Estomatología
Artículo en Research Gate⁵ Muñoz, C.; Inostroza, Y.; Moreno, J.; Díaz, C. (2010). Epidemiología y tratamiento de la pericoronaritis aguda en el Hospital Barros Luco Trudeau, Santiago, Chile.
Artículo en Research GateClínica Dental Medics Dr. Ferrer, especialistas en pericoronaritis
En la Clínica Dental Medics Dr. Ferrer contamos con más de 40 años de experiencia en el diagnóstico y tratamiento de patologías bucodentales, entre ellas la pericoronaritis.
Nuestro equipo médico está formado por profesionales especializados en cirugía oral, lo que nos permite abordar este tipo de procesos infecciosos con un enfoque preciso, seguro y basado en criterios clínicos actualizados.
En cada caso realizamos una valoración individualizada de manera gratuita para determinar el tratamiento más adecuado, controlando la infección, aliviando los síntomas y previniendo posibles complicaciones.
Conoce más sobre la pericoronaritis
Descubre en nuestro blog contenidos relacionados con la salud de las encías, la erupción de las muelas del juicio y otros problemas bucodentales que pueden estar asociados a la pericoronaritis.