- La gingivitis es la fase inicial de la enfermedad periodontal y afecta principalmente a las encías.
- El sangrado al cepillarse suele ser uno de los primeros signos de alerta.
- La acumulación de placa bacteriana y sarro es la causa más frecuente.
- Si se detecta a tiempo, la gingivitis puede revertirse con tratamiento profesional e higiene adecuada.
- Cuando no se trata, puede evolucionar hacia una periodontitis y provocar pérdida de hueso alrededor del diente.
- Factores como el tabaco, el embarazo o la ortodoncia aumentan el riesgo de inflamación gingival.
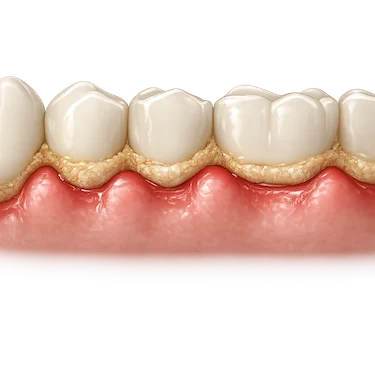
¿Qué es la gingivitis?
La gingivitis es una inflamación de las encías causada principalmente por la acumulación de placa bacteriana y sarro alrededor de los dientes.
Se considera una forma leve y frecuente de enfermedad periodontal que provoca inflamación, enrojecimiento y sangrado de las encías (Mayo Clinic, 2023)¹.
Sus síntomas más frecuentes son el sangrado de encías, la inflamación y el enrojecimiento, especialmente durante el cepillado. En muchas ocasiones no produce dolor intenso y puede pasar desapercibida.
A diferencia de la periodontitis, la gingivitis no provoca pérdida del hueso que sostiene el diente, por lo que suele ser reversible si se trata a tiempo mediante una limpieza profesional y una correcta higiene oral diaria.
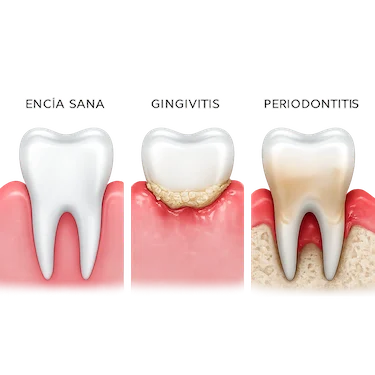
Diferencia entre gingivitis y periodontitis
La gingivitis y la periodontitis son dos enfermedades de las encías, pero no afectan igual a los tejidos que rodean el diente.
La gingivitis es la fase inicial y afecta principalmente a la encía, provocando inflamación, enrojecimiento y sangrado, especialmente durante el cepillado.
En esta etapa todavía no existe pérdida del hueso que sostiene el diente, por lo que suele ser reversible si se trata a tiempo.
La periodontitis, en cambio, es una fase más avanzada de la enfermedad periodontal. Además de la inflamación de las encías, se produce una destrucción progresiva del hueso y de los tejidos de soporte dental, pudiendo provocar movilidad dental, retracción de encías e incluso la pérdida del diente.
Por eso, detectar y tratar la gingivitis a tiempo es fundamental para evitar que la infección avance hacia una periodontitis.
A diferencia de la periodontitis, la gingivitis afecta únicamente a la encía y no produce pérdida del hueso ni de la inserción dental si se trata a tiempo (Matesanz-Pérez et al., 2008)².
| Gingivitis | Periodontitis leve | Periodontitis moderada | Periodontitis grave | |
|---|---|---|---|---|
Encías | Gingivitis Inflamadas | Periodontitis leve Inflamación + retracción leve | Periodontitis moderada Retracción visible | Periodontitis grave Retracción severa |
Sangrado | Gingivitis Al cepillarse | Periodontitis leve Frecuente | Periodontitis moderada Muy frecuente | Periodontitis grave Persistente |
Mal aliento | Gingivitis Puede aparecer | Periodontitis leve Frecuente | Periodontitis moderada Intenso | Periodontitis grave Muy intenso |
Pérdida de hueso | Gingivitis ❌ No | Periodontitis leve ✅ Leve | Periodontitis moderada ✅ Moderada | Periodontitis grave ✅ Avanzada |
Movilidad dental | Gingivitis ❌ No | Periodontitis leve ❌ No habitual | Periodontitis moderada ⚠️ Puede aparecer | Periodontitis grave ✅ Frecuente |
Espacios entre dientes | Gingivitis ❌ No | Periodontitis leve ⚠️ Leves | Periodontitis moderada ✅ Más visibles | Periodontitis grave ✅ Marcados |
Pérdida dental | Gingivitis ❌ No | Periodontitis leve ⚠️ Riesgo bajo | Periodontitis moderada ⚠️ Riesgo moderado | Periodontitis grave ✅ Riesgo alto |
¿Es reversible? | Gingivitis ✅ Sí | Periodontitis leve ⚠️ Controlable | Periodontitis moderada ⚠️ Controlable | Periodontitis grave ❌ No |
Tratamiento habitual | Gingivitis Higiene + limpieza dental | Periodontitis leve Curetaje | Periodontitis moderada Mantenimiento periodontal | Periodontitis grave Cirugía periodontal |
Tipos de gingivitis
La gingivitis no siempre se presenta de la misma manera. Aunque la forma más frecuente está relacionada con la acumulación de placa bacteriana, existen distintos tipos de gingivitis según su causa, evolución y características clínicas.
Identificar correctamente el tipo de inflamación gingival es importante para elegir el tratamiento más adecuado y evitar que la enfermedad avance hacia una periodontitis.
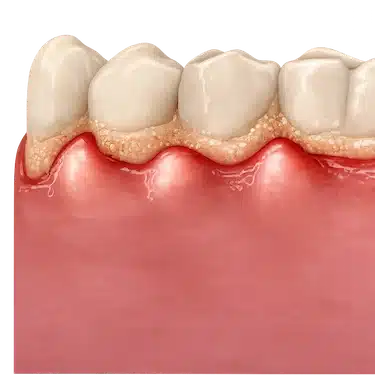
Gingivitis inducida por placa bacteriana
Es el tipo más frecuente de gingivitis y se produce por la acumulación de placa bacteriana y sarro alrededor de los dientes y encías.
Las bacterias irritan el tejido gingival y provocan inflamación, sangrado y enrojecimiento, especialmente durante el cepillado.
Suele aparecer cuando la higiene oral es insuficiente o las limpiezas dentales no se realizan de forma periódica.
En la mayoría de los casos, puede revertirse con una limpieza dental profesional y mejorando la higiene diaria.

Gingivitis del embarazo
Durante el embarazo se producen cambios hormonales que pueden hacer que las encías reaccionen de forma más intensa frente a la placa bacteriana.
Muchas mujeres notan sangrado, inflamación o sensibilidad gingival, especialmente a partir del segundo trimestre.
Aunque suele mejorar tras el embarazo, es importante controlar la inflamación para evitar complicaciones periodontales y mantener una buena salud bucodental durante esta etapa.
Durante el embarazo pueden producirse cambios hormonales que favorecen la inflamación de las encías y aumentan la probabilidad de desarrollar gingivitis (Nazir, 2017)³.
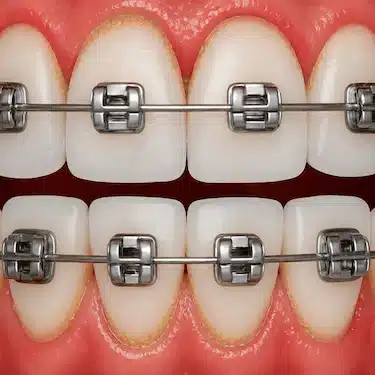
Gingivitis asociada a ortodoncia
Los brackets y otros aparatos de ortodoncia dificultan la limpieza alrededor de los dientes, favoreciendo la acumulación de placa bacteriana.
Las zonas alrededor de los brackets y entre los dientes suelen ser las más difíciles de limpiar y donde más placa bacteriana se acumula.
Como consecuencia, es frecuente que aparezcan encías inflamadas, sangrado o aumento de volumen gingival durante el tratamiento de ortodoncia.
Mantener una buena higiene dental con ortodoncia y acudir a revisiones periódicas ayuda a prevenir este tipo de gingivitis.
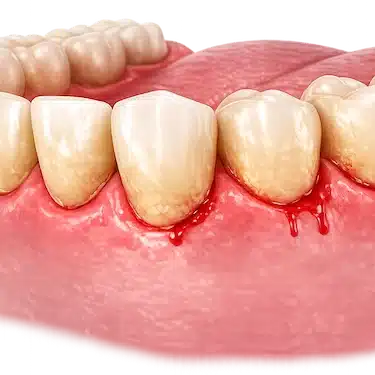
Gingivitis ulceronecrotizante
Es una forma menos frecuente pero más agresiva de gingivitis, caracterizada por dolor intenso, sangrado espontáneo y úlceras o zonas necróticas en las encías.
Suele asociarse a situaciones de estrés intenso, tabaco, defensas bajas o mala higiene oral.
En algunos pacientes también puede provocar mal aliento intenso, dificultad al comer y una rápida destrucción del tejido gingival si no se trata a tiempo.
Requiere tratamiento profesional cuanto antes para controlar la infección, aliviar los síntomas y evitar que la inflamación siga avanzando.
Causas de la gingivitis
La gingivitis suele desarrollarse por la acumulación de placa bacteriana alrededor de los dientes y encías. Sin embargo, existen distintos factores que explican por qué se inflaman las encías o por qué sangran al cepillarse.
Estas son las causas y factores de riesgo más frecuentes relacionados con la gingivitis:
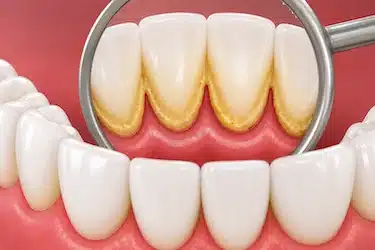
Acumulación de placa bacteriana y sarro
La principal causa de la gingivitis es la acumulación de placa bacteriana y sarro alrededor de las encías.
Las bacterias irritan el tejido gingival y provocan inflamación, enrojecimiento y sangrado durante el cepillado.
Si la placa no se elimina correctamente, termina endureciéndose y formando sarro, favoreciendo todavía más la inflamación gingival (SEPA, 2026)⁴.
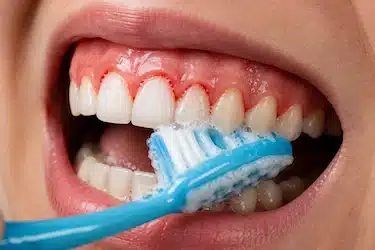
Mala higiene oral
Cepillarse de forma rápida, no utilizar hilo dental o no limpiar correctamente ciertas zonas de la boca facilita la acumulación de bacterias alrededor de las encías.
Con el tiempo, esta acumulación favorece el sangrado gingival y la inflamación, especialmente entre los dientes y cerca de la línea de la encía.
Una higiene oral insuficiente es uno de los factores más relacionados con el desarrollo de gingivitis.
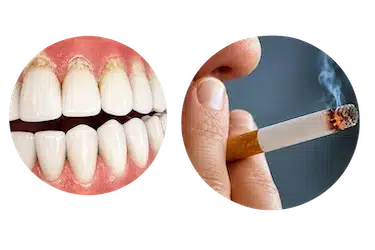
Tabaco
El tabaco perjudica la salud de las encías y favorece el avance de la enfermedad periodontal.
Fumar reduce el riego sanguíneo en los tejidos gingivales y dificulta la respuesta natural del organismo frente a las bacterias.
Además, los pacientes fumadores suelen acumular más sarro y presentan mayor riesgo de inflamación, retracción de encías y periodontitis.

Cambios hormonales y embarazo
Los cambios hormonales del embarazo pueden hacer que las encías reaccionen de forma más intensa frente a la placa bacteriana.
Por eso, muchas mujeres presentan sangrado, inflamación o sensibilidad gingival durante esta etapa, incluso aunque mantengan una higiene correcta.
La llamada gingivitis del embarazo suele aparecer a partir del segundo trimestre y requiere un buen control de la higiene y revisiones dentales periódicas.
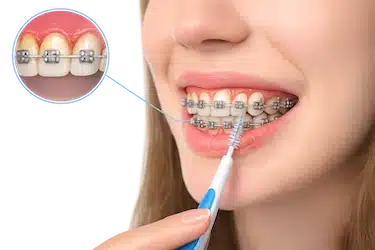
Ortodoncia y dificultad de higiene
Los brackets y otros aparatos de ortodoncia dificultan la limpieza alrededor de los dientes, favoreciendo que se acumulen restos de comida y placa bacteriana.
Como consecuencia, es frecuente que aparezcan encías inflamadas, sangrado o aumento de volumen gingival durante el tratamiento ortodóncico.
Mantener una higiene cuidadosa y utilizar cepillos interproximales ayuda a reducir el riesgo de gingivitis.

Estrés y bajada de defensas
El estrés, algunas enfermedades sistémicas o una bajada de defensas pueden hacer que las encías sean más sensibles a la inflamación bacteriana.
Además, ciertos medicamentos, cambios hormonales o enfermedades como la diabetes pueden favorecer el desarrollo de gingivitis o empeorar sus síntomas.
Por eso, la salud general del paciente también influye en la salud de las encías.
Síntomas de la gingivitis
La gingivitis puede provocar distintos síntomas en las encías y la boca. En muchos casos, los signos iniciales aparecen de forma progresiva y pueden pasar desapercibidos porque al principio no siempre producen dolor intenso.
Detectarlos a tiempo es importante para evitar que la inflamación avance hacia una periodontitis.
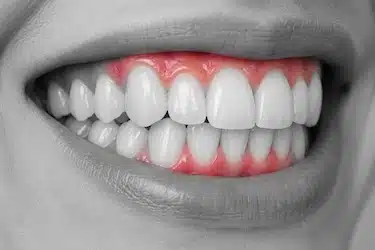
Encías inflamadas y enrojecidas
Uno de los síntomas más habituales de la gingivitis es la inflamación de las encías.
El tejido gingival puede verse más rojo, hinchado o brillante de lo normal, especialmente alrededor de los dientes.
Esta inflamación suele aparecer por la acumulación de placa bacteriana cerca de la línea de la encía.

Sangrado de encías al cepillarse
El sangrado durante el cepillado o al utilizar hilo dental es uno de los primeros signos de gingivitis.
Aunque muchas personas lo consideran normal, las encías sanas no deberían sangrar con facilidad.
Este sangrado suele indicar inflamación gingival provocada por bacterias y sarro acumulado.

Encías sensibles o molestias al cepillarse
La gingivitis puede provocar sensibilidad, pequeñas molestias o incomodidad al cepillarse los dientes o al comer determinados alimentos.
En muchos casos no aparece un dolor intenso, sino una sensación de irritación o sensibilidad en la zona de las encías inflamadas.

Mal aliento o mal sabor de boca
La acumulación de bacterias y restos alrededor de las encías puede favorecer la aparición de mal aliento persistente o sabor desagradable en la boca.
Cuando la inflamación gingival se mantiene durante tiempo prolongado, es frecuente que aparezca halitosis asociada a la gingivitis.
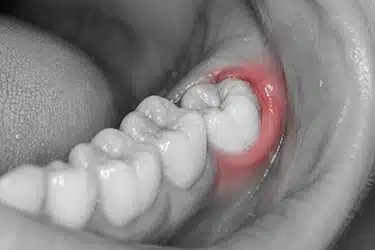
Encías inflamadas alrededor de una muela
En algunos pacientes, la inflamación puede localizarse alrededor de una muela concreta, especialmente en zonas donde resulta más difícil eliminar la placa bacteriana.
Esto suele ocurrir con frecuencia alrededor de las muelas del juicio o en dientes donde se acumulan restos de comida y sarro con mayor facilidad.
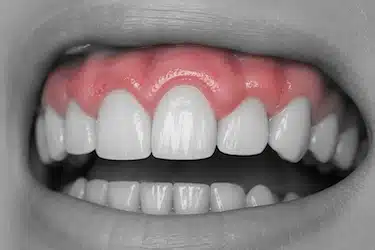
Aumento de volumen o hinchazón de las encías
Las encías pueden aumentar de tamaño y verse más abultadas debido a la inflamación provocada por la gingivitis.
En algunos casos, esta hinchazón hace que las encías cubran una mayor parte del diente o generen sensación de presión e incomodidad al masticar.
Tratamiento para la gingivitis
El tratamiento de la gingivitis depende del grado de inflamación de las encías y de si la enfermedad sigue siendo reversible o ya existen signos de periodontitis.
En las fases iniciales, suele mejorar con una limpieza profesional y una correcta higiene oral diaria. Sin embargo, cuando la inflamación es más avanzada, puede ser necesario realizar tratamientos periodontales específicos.
En nuestra clínica realizamos distintos tratamientos periodontales para controlar la inflamación de las encías y prevenir la progresión de la enfermedad periodontal.
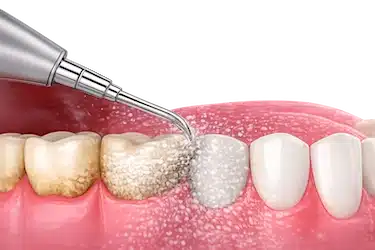
Limpieza dental profesional
La limpieza dental profesional suele ser el tratamiento más habitual en los casos de gingivitis leve o inicial.
Consiste en eliminar la placa bacteriana y el sarro acumulados alrededor de los dientes y la línea de la encía, que son la principal causa de la inflamación gingival.
En muchos pacientes, una limpieza profesional acompañada de una correcta higiene oral diaria permite reducir el sangrado y mejorar notablemente el estado de las encías en pocas semanas.
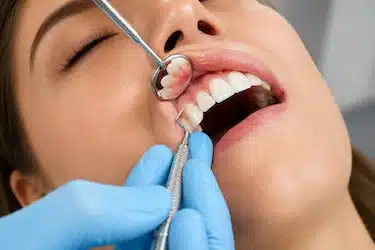
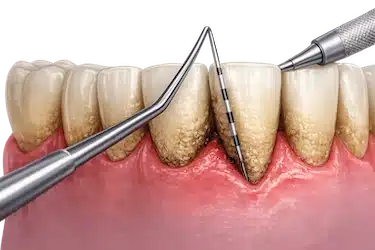
Curetaje dental o raspado periodontal
Cuando la inflamación de las encías es más avanzada y el sarro se acumula bajo la encía, una limpieza convencional puede no ser suficiente.
En estos casos, el periodoncista puede realizar un curetaje dental o raspado periodontal, un tratamiento más profundo que permite limpiar las bolsas periodontales y eliminar las bacterias acumuladas alrededor de la raíz del diente.
Este tratamiento se utiliza especialmente cuando la gingivitis empieza a evolucionar hacia una enfermedad periodontal más avanzada.
Mantenimiento periodontal
Algunos pacientes presentan una mayor tendencia a acumular placa bacteriana o a sufrir inflamación recurrente de las encías, especialmente si han tenido gingivitis o periodontitis anteriormente.
El mantenimiento periodontal consiste en realizar revisiones y limpiezas periódicas para controlar la salud de las encías y evitar que la enfermedad vuelva a aparecer o siga avanzando.
Estas revisiones son fundamentales en pacientes con antecedentes periodontales, fumadores, ortodoncia o dificultades para controlar la placa bacteriana.
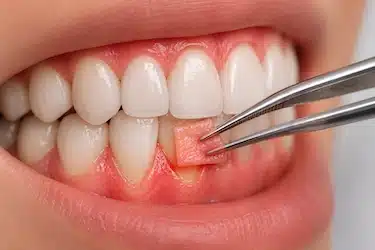
Gingivectomía
En determinados casos, la inflamación crónica puede provocar un aumento excesivo del volumen de la encía o la formación de pseudobolsas gingivales que dificultan la higiene.
La gingivectomía es un procedimiento periodontal que permite remodelar y eliminar el exceso de tejido gingival para facilitar la limpieza y mejorar la salud de las encías.
No suele realizarse en casos leves de gingivitis, sino únicamente cuando existe una alteración importante del tejido gingival.
Injerto de encía
Cuando la inflamación de las encías se mantiene durante mucho tiempo, puede aparecer retracción gingival y quedar expuesta parte de la raíz del diente.
En algunos pacientes, especialmente si existe sensibilidad dental o pérdida importante de tejido gingival, puede ser necesario realizar un injerto de encía para proteger la raíz y mejorar la estabilidad de la encía.
Este tratamiento suele reservarse para casos concretos y no forma parte del manejo habitual de una gingivitis leve.
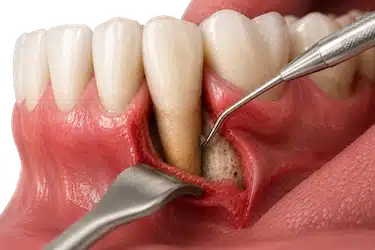
Cirugía periodontal
En los casos más avanzados, cuando la inflamación ha progresado y existen bolsas periodontales profundas o pérdida de soporte alrededor del diente, puede ser necesaria una cirugía periodontal.
Este tratamiento permite acceder a las zonas más profundas para eliminar la infección, reducir las bolsas y mejorar la adaptación de la encía al diente.
La cirugía periodontal suele indicarse en pacientes con enfermedad periodontal avanzada y siempre tras una valoración completa por el especialista.
Preguntas frecuentes sobre la gingivitis
La gingivitis genera muchas dudas, especialmente relacionadas con el sangrado de encías, los tratamientos más eficaces y cómo evitar que la inflamación avance hacia una periodontitis.
A continuación, respondemos algunas de las preguntas más frecuentes que suelen plantear los pacientes sobre la gingivitis, sus síntomas y las distintas opciones de tratamiento.
¿La gingivitis se cura?
Sí. En la mayoría de los casos, la gingivitis puede revertirse si se detecta y trata a tiempo.
El tratamiento suele consistir en una limpieza dental profesional para eliminar la placa bacteriana y el sarro acumulados, acompañada de una mejora de la higiene oral diaria.
Cuando la inflamación todavía no ha afectado al hueso que rodea el diente, las encías suelen recuperarse correctamente.
¿Cómo curar la gingivitis sin ir al dentista?
Mejorar la higiene oral diaria puede ayudar a reducir la inflamación leve de las encías en fases iniciales.
Sin embargo, cuando ya existe sarro acumulado alrededor de las encías, normalmente es necesaria una limpieza profesional para eliminarlo correctamente.
Por eso, si el sangrado o la inflamación persisten durante varios días, lo más recomendable es acudir al dentista para evitar que la gingivitis avance hacia una periodontitis.
¿Cómo saber si es gingivitis o periodontitis?
La gingivitis provoca inflamación, enrojecimiento y sangrado de las encías, pero todavía no existe pérdida del hueso que sostiene el diente.
En la periodontitis, además de sangrado, pueden aparecer retracción de encías, movilidad dental o separación entre los dientes debido a la pérdida de soporte óseo.
La forma más fiable de diferenciarlas es mediante una revisión periodontal realizada por un dentista.
¿Qué cepillo usar si tengo gingivitis?
Generalmente se recomienda utilizar un cepillo de filamentos suaves o extrasuaves para evitar irritar todavía más las encías inflamadas.
Además del tipo de cepillo, es importante utilizar una técnica de cepillado adecuada y limpiar correctamente la zona entre los dientes con hilo dental o cepillos interproximales.
En pacientes con ortodoncia o sensibilidad gingival, el dentista puede recomendar cepillos específicos adaptados a cada caso.
¿Cuál es el mejor colutorio para la gingivitis?
No existe un único colutorio válido para todos los pacientes.
En algunos casos, el dentista puede recomendar colutorios con clorhexidina durante periodos cortos para ayudar a controlar la inflamación bacteriana.
Sin embargo, el colutorio no sustituye a la limpieza profesional ni a una buena higiene oral diaria, que siguen siendo la base principal del tratamiento de la gingivitis.
¿Cómo quitar la gingivitis con brackets?
Los brackets dificultan la limpieza alrededor de los dientes y favorecen la acumulación de placa bacteriana, por lo que la gingivitis es relativamente frecuente durante la ortodoncia.
Para reducir la inflamación es fundamental mejorar la higiene oral, utilizar cepillos interproximales y acudir a limpiezas dentales periódicas.
En muchos casos, controlar correctamente la placa bacteriana permite que las encías mejoren notablemente.
¿La gingivitis puede causar dolor?
Sí, aunque en muchas ocasiones la gingivitis inicial no provoca dolor intenso.
Lo más habitual es notar sensibilidad, molestias al cepillarse, inflamación o sensación de irritación en las encías.
Cuando la inflamación es más avanzada o existe infección importante, las molestias pueden aumentar y dificultar incluso la masticación.
¿Cuándo una gingivitis es grave?
La gingivitis empieza a considerarse más preocupante cuando el sangrado es constante, existe inflamación importante, aparecen molestias frecuentes o la infección comienza a afectar a los tejidos más profundos que rodean al diente.
Si no se trata a tiempo, puede evolucionar hacia una periodontitis y provocar pérdida de hueso alrededor de los dientes.
Por eso es importante acudir al dentista si las encías sangran de forma habitual o la inflamación no mejora.
¿La gingivitis es contagiosa?
La gingivitis no se considera una enfermedad contagiosa como una infección vírica o respiratoria.
Sin embargo, las bacterias relacionadas con la enfermedad periodontal pueden transmitirse a través de la saliva, especialmente si existe mala higiene oral.
Aun así, para que aparezca gingivitis también influyen otros factores como la higiene dental, el tabaco, la acumulación de sarro o la predisposición de cada paciente.
¿Qué medicamento es bueno para la gingivitis?
La gingivitis no suele resolverse únicamente con medicamentos.
El tratamiento principal consiste en eliminar la placa bacteriana y el sarro mediante una limpieza profesional y mantener una correcta higiene oral diaria.
En algunos casos concretos, el dentista puede recomendar colutorios específicos.
El antibiótico no suele ser el tratamiento habitual de una gingivitis común. Solo debe indicarse por el dentista en casos concretos, como infecciones más agresivas o enfermedad periodontal asociada.
¿La gingivitis puede aparecer en niños?
Sí. La gingivitis en niños es relativamente frecuente y suele aparecer por acumulación de placa bacteriana alrededor de las encías, especialmente cuando la higiene dental no es adecuada o durante etapas como la salida de los dientes definitivos u ortodoncia.
Los síntomas más habituales son encías inflamadas, enrojecidas o sangrado al cepillarse.
En la mayoría de los casos, puede controlarse mejorando la higiene oral y realizando una revisión dental para evitar que la inflamación avance.
Referencias bibliográficas
¹ Mayo Clinic Staff. “Gingivitis”. Mayo Clinic, 16 de noviembre de 2023.
Disponible en Mayo Clinic² Matesanz-Pérez P, Matos-Cruz R, Bascones-Martínez A. “Enfermedades gingivales: una revisión de la literatura”. Avances en Periodoncia e Implantología Oral. 2008;20(1). Disponible en: SciELO – Scientific Electronic Library Online.
Disponible en: SciELO – Scientific Electronic Library Online.³ Nazir, Muhammad Ashraf (2017). “Prevalence of periodontal disease, its association with systemic diseases and prevention”. International Journal of Health Sciences, 11(2), 72–80.
Artículo en PubMed Central⁴ SEPA (2026, 20 de marzo). “Enfermedades periodontales: soluciones para un problema de salud mundial”. Sociedad Española de Periodoncia y Osteointegración (SEPA)
Disponible en Sociedad Española de Periodoncia y Osteointegración (SEPA).Clínica Dental Medics Dr. Ferrer, especialistas en gingivitis
En Clínica Dental Medics Dr. Ferrer contamos con más de 40 años de experiencia en el diagnóstico y tratamiento de enfermedades de las encías como la gingivitis y la periodontitis.
Nuestro equipo realiza un estudio personalizado de cada caso para detectar el origen de la inflamación gingival y aplicar el tratamiento periodontal más adecuado según el grado de afectación.
Trabajamos con tecnología de diagnóstico digital y tratamientos mínimamente invasivos para ayudar a recuperar la salud de las encías y prevenir la progresión hacia una periodontitis.
Conoce más sobre la gingivitis
Descubre más información relacionada con la gingivitis, la salud de las encías y los tratamientos periodontales más utilizados para prevenir el sangrado, la inflamación y la progresión hacia una periodontitis.